¿Sabías que la estenosis de canal lumbar afecta hasta a un 38% de las personas mayores de 60 años?
¿Y que esta condición es una de las principales causas de dolor lumbar y dificultad para caminar en la población de edad avanzada?
Lo más preocupante es que su frecuencia sigue aumentando año tras año, debido al envejecimiento progresivo de la población.
¿Por qué se produce realmente esta enfermedad? ¿Y qué tratamientos actuales son los más seguros y eficaces para controlarla? ¿Se puede evitar la cirugía?
La estenosis de canal lumbar es un problema cada vez más común, pero pocas veces se explica de forma clara qué opciones reales existen más allá de la cirugía.
Soy el Dr. Carlos Morales, médico anestesista especializado en el tratamiento del dolor, con más de 15 años de experiencia en la dirección de Unidades del Dolor en hospitales de referencia. Recientemente he sido reconocido como el mejor especialista en mi campo en España por el portal Doctoralia.
Cada semana atiendo a decenas de pacientes que sufren las consecuencias de la estenosis de canal, y he visto cómo este problema puede limitar la calidad de vida de las últimas décadas de vida de los que lo sufren.
En este video quiero contarte lo que considero más importante que sepas: desde qué causa realmente la estenosis de canal, hasta cómo se puede diagnosticar correctamente y qué tratamientos hoy en día permiten mejorar el dolor y evitar, en muchos casos, la necesidad de cirugía.
Además, al final del video te compartiré el enlace para descargar gratuitamente mi e-book Espalda Sana, donde encontrarás consejos prácticos para cuidar tu espalda y prevenir futuros problemas.
Quiero avisarte también de que la voz y el avatar que verás en el resto del video han sido generados mediante inteligencia artificial, pero quiero que sepas que todo el contenido que escucharás ha sido revisado personalmente por mí, punto por punto, basándome en la mejor evidencia científica disponible.

¿Qué es la estenosis de canal?
Contenidos
Toggle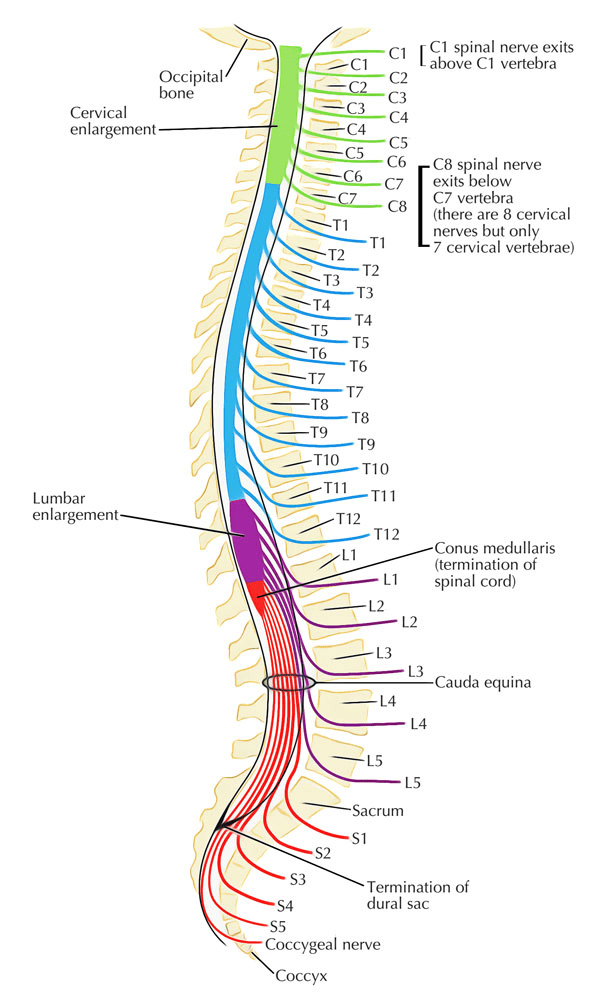
La estenosis de canal lumbar es un estrechamiento anormal del canal vertebral: el espacio por donde pasan la médula espinal y las raíces nerviosas. Cuando este espacio se reduce en la zona lumbar, se produce una compresión progresiva que puede generar dolor, debilidad, hormigueo o dificultad al caminar.
Esta condición puede tener distintos orígenes. Algunas personas nacen con un canal más estrecho de lo habitual, otras la desarrollan tras un accidente o fractura que altera la anatomía de la columna. Pero en la gran mayoría de los casos, más del 90 por ciento, la causa es el envejecimiento natural de las estructuras vertebrales.
Con el tiempo, los discos intervertebrales pierden altura y elasticidad. Las articulaciones posteriores, llamadas facetarias, se agrandan y desarrollan artrosis. Además, los ligamentos que estabilizan la columna, como el ligamento amarillo, pueden volverse más gruesos. Todo esto reduce el espacio dentro del canal vertebral, afectando a los nervios que lo recorren.
La estenosis puede manifestarse en diferentes zonas de la columna. Puede presentarse en el canal central, donde se encuentran la médula espinal o las raíces nerviosas, o en los forámenes laterales, que son los pasajes por donde los nervios salen hacia las extremidades inferiores.
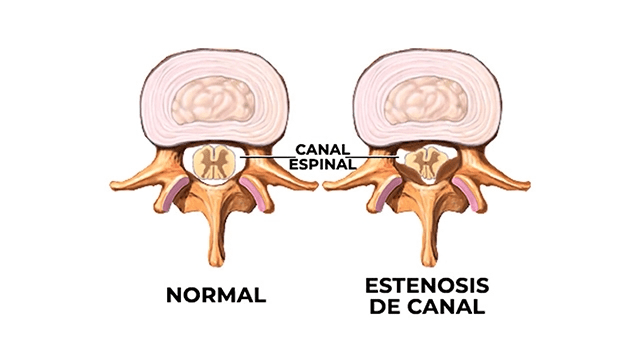
Cuando el estrechamiento ocurre en el espacio central, se suele denominar estenosis de canal, canal raquídeo estrecho o estrechamiento del canal espinal.
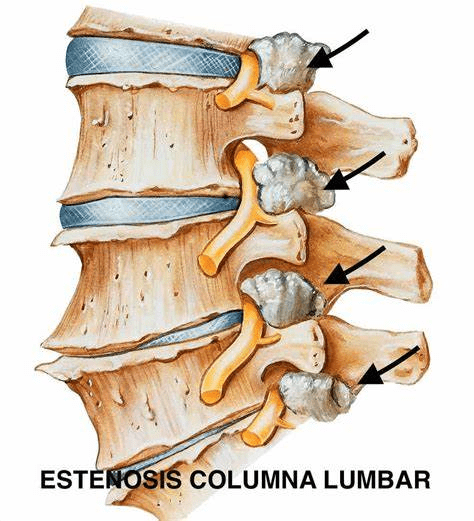
En cambio, si se localiza en los laterales, es habitual hablar de estenosis foraminal, estrechamiento foraminal o compresión foraminal. También puede describirse como estrechamiento del agujero de conjunción, e incluso, en términos más coloquiales, como pinzamiento nervioso.
Según el grado y la localización del estrechamiento, los síntomas pueden variar tanto en intensidad como en su forma de presentación. Por ejemplo, la estenosis central lumbar suele manifestarse con debilidad simétrica en ambas piernas, mientras que la estenosis foraminal tiende a provocar dolor irradiado hacia una pierna, comúnmente descrito como ciática. En algunos casos, cuando el nervio comprometido es la primera, segunda o tercera raíz lumbar, el dolor puede presentarse como cruralgia, que es una irradiación dolorosa hacia la ingle o el muslo.
Aun así, no todas las personas con estenosis desarrollan síntomas. Se estima que cerca del 35 por ciento permanece sin molestias, a pesar de que la estenosis sea visible en las imágenes médicas. Sin embargo, cuando aparece en una resonancia, el riesgo de padecer dolor lumbar en algún momento puede multiplicarse casi cuatro veces. hasta por 3 punto 6 veces.
Estenosis de canal: la enfermedad silenciosa
Los síntomas de la estenosis de canal lumbar pueden variar según la localización exacta y el grado de estrechamiento. En las fases iniciales, muchos pacientes no presentan molestias evidentes. Sin embargo, a medida que la compresión nerviosa progresa, empiezan a surgir síntomas característicos.
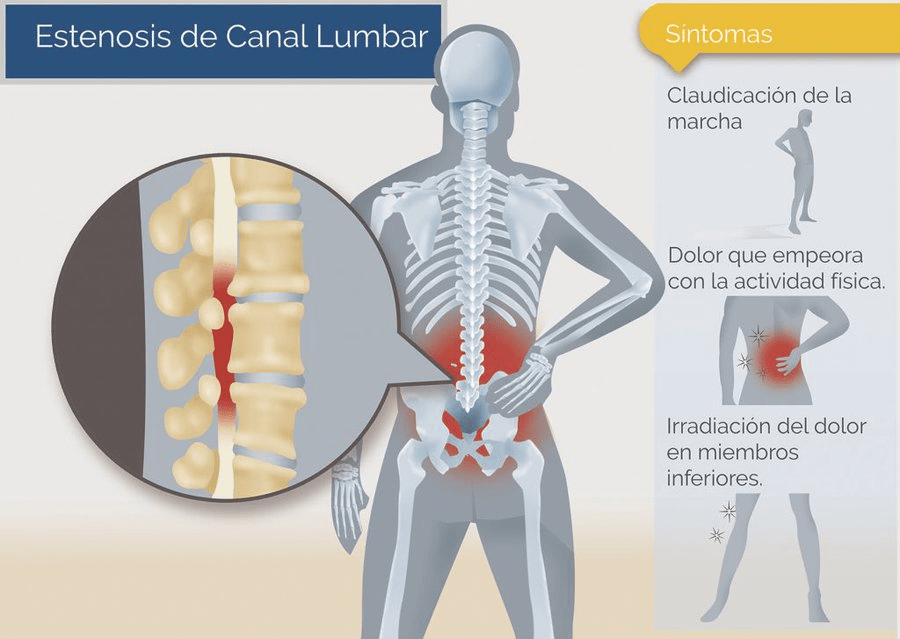
El más frecuente es la claudicación neurógena: el paciente suele experimentar dolor, debilidad o pesadez en las piernas al caminar o permanecer de pie durante un tiempo prolongado. Estos síntomas obligan a detenerse y descansar para aliviar el malestar. Caminar en pendiente o cuesta abajo suele empeorar los síntomas, mientras que al sentarse o inclinarse hacia adelante, muchas veces mejoran.
Además de la claudicación, también pueden aparecer otros síntomas. Es frecuente sentir dolor lumbar que se irradia hacia los glúteos o los muslos. También puede presentarse hormigueo, adormecimiento o una sensación de corriente eléctrica en las piernas o los pies. La debilidad muscular puede dificultar tareas cotidianas como subir escaleras o levantarse de una silla. Algunas personas experimentan problemas de equilibrio o una sensación de inestabilidad al caminar.
En los casos más graves, la compresión nerviosa puede provocar síntomas más serios. Entre ellos, pérdida del control de esfínteres o una pérdida progresiva de fuerza en las piernas.
Es importante saber que no todos los pacientes presentan todos los síntomas ni con la misma intensidad. Incluso con un grado similar de estenosis, la clínica puede variar significativamente de una persona a otra.
Confirmar el diagnóstico: utilidad de la resonancia.
La resonancia magnética es la técnica de elección para diagnosticar el grado de estenosis de canal, ya que nos permite visualizar con precisión el grado de estrechamiento del canal y la afectación de las raíces nerviosas. Sin embargo, diagnosticar correctamente la estenosis de canal lumbar requiere algo más que una imagen. Es un proceso que integra la historia clínica, la exploración física y las pruebas diagnósticas por imagen de forma complementaria.
El primer paso es una entrevista clínica minuciosa, en la que se analizan aspectos clave como el tipo de dolor, su localización, los factores que lo agravan o alivian y cómo ha evolucionado con el tiempo. A continuación, se realiza una exploración física centrada en valorar la fuerza muscular, la sensibilidad, los reflejos y la capacidad para caminar o permanecer de pie.
Aun así, confirmar el diagnóstico depende en gran parte de las imágenes. Si la resonancia no puede realizarse o sus resultados no son concluyentes, se recurre a una tomografía axial computarizada. En ocasiones especiales, también se complementa el estudio con una electromiografía, electroneurografía o potenciales evocados, que analizan la función de los nervios y permiten descartar otras enfermedades neurológicas.
Es esencial interpretar todos estos datos de manera conjunta. No se trata solo de leer un informe. Por eso, aunque una imagen muestre signos de estenosis severa, si el paciente no presenta síntomas relevantes, muchas veces no será necesario realizar tratamientos agresivos. Un diagnóstico bien hecho abre la puerta al tratamiento más adecuado y a una recuperación con sentido.
Recomendaciones diarias para la estenosis de canal
Mejorar la calidad de vida con estenosis de canal lumbar comienza con decisiones cotidianas. Incorporar hábitos saludables no solo alivia los síntomas, también contribuye a frenar su evolución y a reforzar los efectos del tratamiento médico.
La primera recomendación es mantenerse activo, siempre dentro de lo que el cuerpo tolere. Caminar a diario, realizar estiramientos suaves o practicar actividades de bajo impacto como la natación o el pilates ayuda a mejorar la movilidad y a reducir la presión sobre los nervios afectados.
Controlar el peso corporal también es fundamental. El exceso de peso genera una carga constante sobre la columna lumbar, lo que agrava el estrechamiento del canal y empeora los síntomas. Incluso una reducción moderada puede tener un impacto positivo en la calidad de vida.
Además, es clave evitar el sedentarismo. Permanecer muchas horas en la misma postura aumenta la irritación nerviosa y la sobrecarga en las articulaciones. Por eso, incorporar pausas activas, cuidar la higiene postural y utilizar sillas ergonómicas puede marcar una gran diferencia.
Estas medidas no reemplazan el tratamiento médico, pero lo complementan de forma decisiva y ayudan a mantener sus beneficios a largo plazo.
Tratamiento médico convencional. ¿Solución?
Cuando las medidas de estilo de vida no son suficientes para controlar los síntomas, suele recomendarse iniciar el tratamiento médico convencional. El primer paso suele ser una pauta breve de antiinflamatorios no esteroideos, como ibuprofeno o naproxeno, durante una o dos semanas. Su finalidad es reducir la inflamación local y aliviar el dolor. Sin embargo, estos fármacos no pueden usarse de forma prolongada, y dado que la estenosis de canal lumbar es una condición crónica, su beneficio suele ser limitado.
Si el dolor incluye sensaciones como calambres, hormigueo o ardor, es posible que haya un componente neuropático. En esos casos, se debe considerar usar neuromoduladores como la gabapentina o la pregabalina. Estos medicamentos actúan sobre la transmisión del dolor en los nervios, pero en personas mayores deben prescribirse con especial cautela, ya que pueden causar somnolencia o aumentar el riesgo de caídas. Por eso, su uso siempre debe ser individualizado progresivo y cuidadosamente monitorizado.
Cuando el dolor no cede o los síntomas comprometen la movilidad, se plantea la opción de realizar infiltraciones epidurales. Esta técnica consiste en aplicar corticoides y anestésicos locales directamente en el espacio epidural, que rodea a las raíces nerviosas afectadas. El objetivo es reducir la inflamación, aliviar el dolor y mejorar la capacidad de caminar y realizar actividades cotidianas.
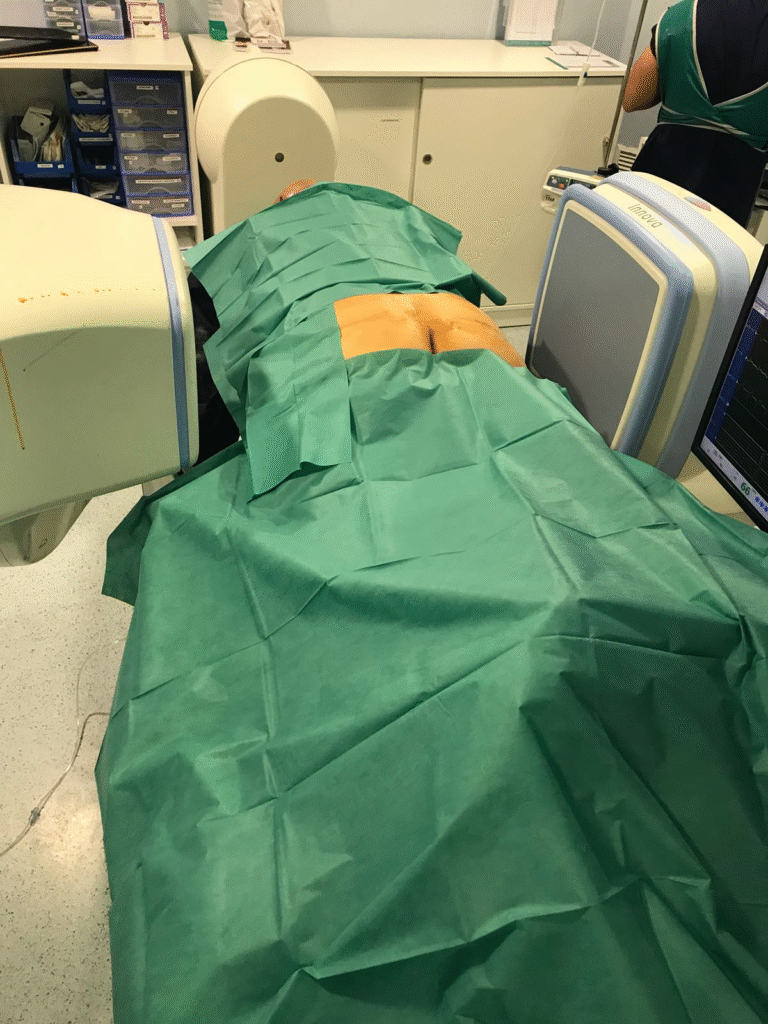
Se trata de procedimientos mínimamente invasivos, que se realizan en régimen ambulatorio y permiten una recuperación rápida. Sin embargo, en casos de estenosis severa, la infiltración puede aumentar transitoriamente la presión dentro del canal por lo que debe indicarse con cautela.
Además, aunque estas infiltraciones pueden evitar o retrasar una cirugía y ofrecer buenos resultados cuando se aplican en el momento adecuado, su efecto suele ser temporal. En la mayoría de los pacientes, la mejoría disminuye con el tiempo, y la eficacia de los bloqueos con corticoide se reduce en aquellos casos en los que es necesario repetir la infiltración.