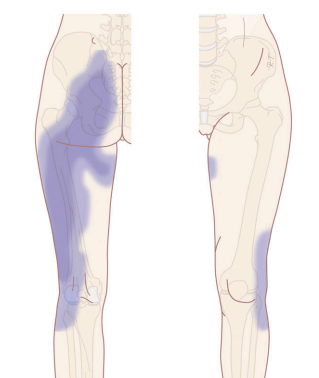
La incidencia del Síndrome De Sudeck se sitúa en 10-20 casos por cada 100.000 habitantes. Pese a eso, representan el 6% de los pacientes atendidos en las Unidades del Dolor. Como médico anestesista del tratamiento del dolor por tanto veo a menudo a este tipo de pacientes. Normalmente acuden derivados por el traumatólogo por un dolor inexplicablemente intenso en brazos o piernas tras un traumatismo o fractura.
Aunque muchos de los pacientes son diagnosticados de Sudeck, no a todos se les remite a la Unidad del Dolor para ser tratados. Existen tratamientos específicos que pueden ayudar a quienes sufren este problema, como la radiofrecuencia sobre el sistema simpático. Si te interesa acceder a estos tratamientos puedes pedir cita en Málaga, o de forma online si eres de otra provincia.
Radiofrecuencia
¿Qué aplicaciones y beneficios tiene la radiofrecuencia?
¿Qué es el síndrome de Sudeck?
Contenidos
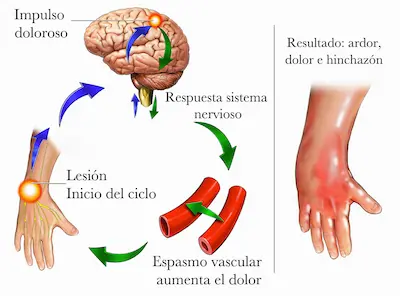
ToggleEl síndrome de Sudeck, también conocido como Síndrome de Dolor Regional Complejo (SDRC) o distrofia simpática refleja (DSR), es una enfermedad “compleja” valga la redundancia y de origen desconocido que provoca dolor crónico, sobre todo en los brazos o las piernas. El dolor suele ir acompañado de hinchazón, entumecimiento y cambios en el color y la temperatura de la piel.
Se caracteriza por la aparición de una constelación de síntomas que incluyen dolor crónico persistente, síntomas autonómicos (cambios de color y temperatura del miembro), sensoriales (aumento de la sensiblidad), motores (limitacion del movimiento) y tróficos (descamación de la piel) tras un traumatismo, y que no son explicables por el mismo.
El síndrome de dolor regional complejo se produce a causa de una compleja combinación de diferentes factores que se inician en el momento del traumatismo y que consisten en sensibilización del sistema nervioso, disfunción del sistema autónomo y cambios inflamatorios. Hay, además, existe un indudable componente inmunológico, con presencia de auto- inmunización, una implicación genética. Tambien se ha constatado que determinados estados psicológicos parecen influir en la progresión de la enfermedad.
El tratamiento suele incluir fisioterapia y medicamentos para aliviar el dolor y la inflamación. Cuando estas medidas no son suficientes, pueden utilizarse tratamientos más avanzados para controlar el dolor.
Signos y síntomas del Síndrome de Dolor Regional Complejo
El síndrome de dolor regional complejo abarca una sintomatología que puede ser terriblemente limitante y se caracteriza por dolor ardiente, rigidez, hinchazón y sensibilidad al tacto.
Los síntomas del SDRC pueden variar en intensidad, y pueden ser intermitentes o constantes. La enfermedad puede afectar a cualquier parte del cuerpo, pero es más frecuente que se produzca en las extremidades superiores o inferiores (brazos, piernas, manos, tobillos, muñecas, pies…).
El síndrome de Sudeck es una enfermedad debilitante que puede reducir considerablemente la calidad de vida. El Sd. Sudec puede ser autolimitado (curarse solo) aunque la mayoría de veces cronifica. Para estos casos no existe cura específica, pero hay tratamientos disponibles para ayudar a controlar el dolor y otros síntomas.
En normal tener dolor tras un accidente, lesión o cirugía en las extremidades, pero existen dos síntomas que deben hacernos que estemos alerta sobre el posible desarrollo de esta enfermedad, para así poder hacer un diagnóstico precoz y tratarla cuanto antes.

Dolor desproporcionado en duración, extensión o intensidad
Es normal sufrir el dolor durante la primera semana tras un traumatismo, fractura o cirugía, pero si la duración se prolonga más allá de una semana, y avanza para extenderse a otras áreas que no tienen relación directa con la lesión debe considerarse como un síntoma de alarma.
La alodinia y la hiperalgesia son dos síntomas muy frecuentes, y casi indispensables para sospechar síndrome de Sudeck. La alodinia es una condición en la que uno experimenta dolor por un estímulo que normalmente no causaría dolor, como un toque ligero o cambios de temperatura. La hiperalgesia es una mayor sensibilidad a los estímulos dolorosos. Se puede describir como una respuesta exagerada a algo que normalmente causaría niveles más leves de incomodidad.
Alto nivel de catastrofismo, desadaptación y estrés
Existe relación fisiopatológica entre estas condiciones y el desarrollo de dicha enfermedad.
Es fundamental para evitar el desarrollo del SDRC detectar a los pacientes con altos niveles de ansiedad, catastrofismo y estrés postraumático en general, para ser propuestos lo antes posible para tratamiento psicológico adecuado.
Fases del síndrome de Sudeck
Hay tres etapas del síndrome de Sudeck, cada una con síntomas diferentes.
- El primer estadio se caracteriza por dolor y sensibilidad en la zona afectada. Este dolor suele describirse como una sensación de ardor. En algunos casos, también puede haber hinchazón y enrojecimiento.
- La segunda fase se caracteriza por un dolor más intenso y espasmos musculares. La zona afectada también puede parecer hundida. También puede haber cambios en el color y la temperatura de la piel.
- La tercera fase es la más grave del síndrome y se caracteriza por un dolor intenso, atrofia muscular y deformidades articulares.
Actualmente se cuestiona la existencia de fases, o de tipos de la enfermedad. Se propone la asunción de 2 fenotipos clínicos en esta enfermedad:
Un “fenotipo periférico” en el que predomina el edema, la sudoración y los cambios en color y temperatura. Y un “fenotipo central” en el que la clínica predominante incluye alteraciones motoras, aumento de la sensibilidad al dolor (hiperalgesia) y dolor debido a estímulos que normalmente no son dolorosos (alodinia). La pertenencia a uno u otro fenotipo no determina la evolución que va a tener el paciente, pero sí orienta sobre la posibilidad de realizar un enfoque terapéutico diferente.
Duración del síndrome de Sudeck
La duración del síndrome de Sudeck puede variar significativamente de una persona a otra. En general, el síndrome de Sudeck se caracteriza por una evolución clínica en tres etapas la duración total del síndrome de Sudeck puede extenderse durante varios meses o incluso años.
¿Cómo se diagnostica la distrofia simpática refleja (DSR)?
La forma más habitual de diagnosticar la distrofia simpática refleja es mediante una exploración física. El médico buscará signos de la enfermedad, como hinchazón, enrojecimiento, descamación y calor en la extremidad afectada.
También puede solicitar pruebas, como radiografías, gammagrafía, resonancias magnéticas y estudios de conducción nerviosa, para descartar otras afecciones.
El diagnóstico de SDRC se hace siguiendo los conocidos criterios de Budapest:
Se debe cumplir que el paciente sufra de dolor continuo + 1 signo en 3 de las cuatro categorías siguientes, o más de un signo; en 2 de las 4 categorías siguientes:
- Sensitiva: aumento de la sensibilidad al dolor y/o dolor debido a estímulos que normalmente no son dolorosos.
- Vasomotora: asimetría en la temperatura y/o cambios en la coloración de la piel.
- Edema/sudoración: hinchazón y/o cambios en la sudoración o asimetría en la hiperhidrosis.
- Motora/alteraciones tróficas: disminución del rango de movilidad y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tróficos en piel, uñas y vello (la piel se hace más delgada, los pelos y uñas crecen más lentos, el relleno capilar se prolonga y la extremidad está más fría).
Además, para diagnosticar distrofia simpático-refleja debe excluirse cualquier otro diagnóstico que justifique la clínica.
De forma clásica, se habla de dos tipos de SDRC:
- El SDRC Tipo I que aparece tras lesión de partes blandas o una inmovilización (Distrofia Simpático Refleja) En la que es habitual el edema y la congestión. En las fases tardías puede hacerse más duro y se puede relacionar con la limitación funcional articular.
- El SDRC Tipo II (causalgia) que aparece tras una lesión de un nervio periférico pero que no tiene una distribución dermatológica radicular ni sigue la distribución de un nervio periférico.
¿Por qué se produce la Algodistrofia? Causas de esta enfermedad de Sudeck
El sistema nervioso periférico (SNP) y el sistema nervioso simpático (SNS) juegan un papel importante Aparentemente existe relación entre la reacción inflamatoria y la consecuente sensibilización de los receptores nerviosos periféricos en la cascada de eventos que ocurren después del evento traumático.
La persistencia del dolor y alodinia, puede estar mediada por la liberación de diferentes sustancias neuro-mediadoras e inflamatorias por parte de los nervios periféricos, lo que se conoce como inflamación neurógena.
Existe, asimismo, un componente inmunológico en el desarrollo del síndrome de dolor regional complejo, los cuales potencian la sensibilización periférica a estímulos nocivos. Este hecho conlleva un incremento de la permeabilidad tisular y vasodilatación que clínicamente se expresa con edema y calor.
También existe evidencia de una auto-inmunización en el desarrollo del SDRC. Se cree que se forman auto-anticuerpos contra las estructuras nerviosas autonómicas, lo que potencia la inflamación y exacerba los síntomas.
En las fases más tardías de la enfermedad, el sistema nervioso central (SNC) es el responsable fundamental del mantenimiento del estatus doloroso puesto que, tras ser receptor de repetidas descargas en las astas dorsales medulares, genera pequeños cambios en su respuesta. La sensibilización a nivel de las sinapsis en esa localización puede conducir a hiperalgesia y alodinia.
La implicación genética en el Síndrome de Sudek sigue siendo un objeto de investigación. Se cree que puede haber un nexo familiar que determine el desarrollo de la enfermedad, pero no se conoce un patrón familiar hereditario o un genotipo especifico asociado al SDRC.
Por último, hay cierta evidencia de que algunos estados psicológicos podrían condicionar el desarrollo de la enfermedad, tales como el síndrome de estrés postraumático.
Pero lo que parece más evidente es que el estrés psicológico parece influir en la progresión de la enfermedad. Así, los pacientes con niveles elevados de ansiedad o miedo asociado al dolor muestran una peor evolución. El catastrofismo, definido como una respuesta psicológica exagerada a un estímulo nocivo, puede tener un impacto significativo en el desarrollo del SDRC.
¿Cuánto tiempo dura el síndrome de Sudeck?
Los síntomas del síndrome de Sudeck generalmente suelen aparecer a las pocas semanas, y suelen acompañarse de limitación en la movilidad y dificultad para realizar los ejercicios de rehabilitación.
En ocasiones los síntomas del síndrome de Sudeck pueden desaparecer a los 6-12 meses. Sin embargo, un % indeterminado de pacientes puede experimentar dolor crónico persistente, llegando a ser una causa de incapacidad muy frecuente en tribunal médico.
¿Se puede prevenir el Síndrome de Dolor Regional Complejo?
La enfermedad de Sudeck es un trastorno neurológico raro que puede afectar sobre todo a personas con fracturas óseas o lesiones nerviosas periféricas. Es importante considerar también los traumatismos que no precisan de tratamiento quirúrgico de inicio (esguinces, luxaciones, etc.) ya que también pueden ser desencadenantes de este síndrome.
En la prevención tiene enorme importancia la estabilidad de la fractura y la movilización precoz, por lo que es importante evitar la inmovilización prolongada después de una fractura, o que quede mal consolidada.
En líneas generales, en las diferentes guías de consenso sobre el manejo del SDRC se recomienda el uso de la vitamina C oral, como agente antioxidante, basándose en el concepto de que la inflamación local que se produce en el SDRC genera radicales libres de oxígeno.
Otras recomendaciones propuestas para prevenir la aparición de SDRC se basan en los signos de alarma que se describieron anteriormente y la vigilancia de los factores de riesgo, para iniciar cuanto antes el mejor tratamiento para el Sudeck.
Factores de riesgo de la enfermedad de Sudeck
Ciertas lesiones y condiciones se asocian a una mayor incidencia de desarrollo de SDRC. Entre ellas tenemos:
- Los pacientes con fracturas tratadas quirúrgicamente podrían ser más susceptibles a desarrollar SDRC.
- Fracturas de las extremidades superiores, en especial las fracturas en el antebrazo.
- En las extremidades inferiores, las lesiones del tobillo y las lesiones intraarticulares.
- Independientemente del miembro, las fracturas proximales parecen tener una incidencia más baja de la enfermedad, lo que sugiere que los pacientes con lesiones distales son más susceptibles a desarrollar SDRC.
- Las lesiones de alta energía, fracturas severas y tiempos prolongados para su tratamiento en quirófano.
- La presencia de enfermedades musculo-esqueléticas concurrentes, tales como artritis reumatoide.
- La fibromialgia tiene una fuerte asociación con el diagnóstico de SDRC.
¿El síndrome de Südeck cómo se cura?
El tratamiento del síndrome regional doloroso complejo (SDRC) debe ser precoz, multimodal y coordinado, con el objetivo fundamental no sólo de aliviar el dolor, sino de recuperar funcionalmente el miembro afectado.
Existe consenso en que, para tratar de evitar el dolor crónico, una intervención terapéutica temprana es fundamental, y en que el enfoque debe ser multi-disciplinar, sistemático y coordinado. El objetivo en el tratamiento ha de ser la restauración de la capacidad funcional y proporcionar analgesia.
La pieza angular del tratamiento es la rehabilitación con fisioterapia, el resto de las medidas terapéuticas deben ir encaminadas a conseguir una analgesia suficiente para favorecer la rehabilitación, promover la movilidad y disminuir los niveles de ansiedad.
La farmacoterapia en el momento agudo, en el que predomina la inflamación y la activación inmunitaria, se debe iniciar entre el primer y tercer mes.
El catastrofismo o los niveles altos de ansiedad favorecen una evolución tórpida. Por ello, la incorporación del tratamiento psicológico (Terapia cognitivo conductual, biofeedback o técnicas de relajación) en el circuito es básico en cualquier fase de la enfermedad.
La inmovilización prolongada es un factor de riesgo para desarrollar Síndrome de Sudeck.
¿Qué profesionales y especialistas médicos tratan la Atrofia de Sudeck?
La distrofia de Sudeck, también conocido como síndrome de dolor regional complejo (SDRC), es un trastorno de dolor crónico que afecta los tejidos y los huesos. Puede causar dolor intenso, rigidez, hinchazón y cambios en la temperatura y el color de la piel. Si no se trata, puede provocar una discapacidad a largo plazo.
El tratamiento de la algodistrofia de Sudeck implica un enfoque interdisciplinario por parte de varios profesionales médicos. Los fisioterapeutas suelen participar en el diseño de programas de rehabilitación para ayudar a los pacientes a recuperar la fuerza y la amplitud de movimiento. Los rehabilitadores trabajan con el paciente para mejorar su función mientras reducen el nivel de dolor que experimentan a diario. Los traumatólogos pueden tratamientos médicos o cirugía si se precisa. otros procedimientos si es necesario para corregir cualquier daño causado por el Síndrome de Sudeck con el tiempo.
Por último, los médicos anestesistas de la Unidad del Dolor pueden ofrecer tratamientos médicos para pacientes crónicos, y tratamientos intervencionistas específicos para los pacientes que no han mejorado con la fisioterapia y medicación convencional.
Tratamiento sudeck con rehabilitación y fisioterapia
La rehabilitación es la piedra angular y el tratamiento de primera línea para el SDRC, y debe conformar el eje central del tratamiento sobre el que el resto de las disciplinas colaboran para la correcta restauración funcional del paciente.
El “reestablecimiento de la funcionalidad” persigue una activación gradual de la corteza sensitivo-motora mediante una progresión desde intervenciones suaves hasta el ideal de la rehabilitación completa en todos los aspectos de la vida del paciente.
El algoritmo terapéutico propone empezar por terapias enfocadas al trabajo del rango articular, la fuerza y la funcionalidad del miembro afecto, facilitando la tolerancia y adhesión del paciente al tratamiento rehabilitador.
Las técnicas fisioterapéuticas centradas en la modulación central (terapia en espejo, entrenamiento de discriminación táctil, imaginería motora, terapia de exposición gradual al dolor y la realidad virtual) se han mostrado capaces de contrarrestar los cambios plásticos del Sistema Nervioso Central (SNC), el “desuso aprendido” progresivo y la marcada conducta de discapacidad de estos pacientes en sus intentos por evitar el dolor.
Tratamiento farmacológico inicial el síndrome de Sudeck
Los objetivos iniciales del tratamiento farmacológico deben ir destinados a disminuir la inflamación, el dolor e intentan mejorar la tolerancia a la rehabilitación.
Entre los fármacos más utilizados tenemos en etapas iniciales tenemos:
- Los corticoides han demostrado con un alto grado de nivel de evidencia, en los primeros 6 meses de aparición, para una reducción significativa del dolor. Las dosis se deben ajustar en pacientes ancianos, frágiles, diabéticos o hipertensos, La aparición de efectos secundarios es leve y desparece tras la finalización del tratamiento.
- Los antinflamatorios no esteroideos (AINE), se recomienda su uso en etapas tempranas de la enfermedad, porque la inflamación y el estrés quirúrgico son factores predisponentes para su aparición, pero su uso prolongado no se recomienda.
- Los antioxidantes «free radical scavengers», que actúan disminuyendo los radicales libres y moléculas llamadas especies reactivas de oxígeno, generadas durante la fase inflamatoria y liberadas al espacio extracelular. Dentro de este grupo de fármacos que han obtenido un nivel de evidencia favorable para su uso, están el dimetilsulfóxido (DMSO) en crema y la N-acetilcisteina (NAC) 600mg cada 8h tres meses.
- El tratamiento con bifosfonatos se recomienda en los primeros 6 meses de evolución debido al papel fundamental del hueso en la patogénesis del SDRC. El hueso puede actuar como fuente de citoquinas inflamatorias tras ser lesionado, directa o indirectamente y los bifosfonatos actuarían regulando la inflamación. Aquellos pacientes con SDRC que no presentan alteraciones óseas en las pruebas de imagen, y presentan una evolución crónica o una extremidad “fría”, responden peor a los bifosfonatos.
- La capsaicina, un compuesto derivado de los chiles, está ampliamente aceptado como un tratamiento sintomático eficaz para el síndrome de Sudeck. La capsaicina actúa bloqueando ciertos receptores en la piel encargados de la transmisión de señales de dolor, y disminuye los síntomas de alodinia. La capsaicina se puede aplicar en crema inicialmente, pero para casos crónicos o tardíos es más eficaz en forma de parches de 179mg (Qutenza).
Tratamiento farmacológico el síndrome de Sudeck crónico
Tras haber instaurado la terapia en fases iniciales intentando combatir la inflamación y disminuir el dolor con los corticoides, free radical scavengers, bifosfonatos y analgésicos comunes, si el control del dolor no es adecuado, en la fase de aparición de sensibilización periférica y central se emplearan los antiepilépticos, antidepresivos tricíclicos y opioides, grupo de fármacos recomendados para el manejo del dolor neuropático, en el cual disponemos de fármacos de primera, segunda y tercera línea:
- Entre los fármacos de primera línea nos encontramos con los antiepilépicos. La mayor parte de los estudios en el SDRC con antiepilépticos se han realizado con gabapentina. Los resultados obtenidos solo han logrado tener un efecto leve en cuanto a la reducción del dolor y mejoría del descanso nocturno en algunos pacientes.
- Otro grupo de fármacos de primera línea son los antidepresivos tricíclicos, que han mostrado una eficacia similar a la gabapentina, pero tienen habitualmente más efectos secundarios.
- Respecto a los opioides, los estudios sobre su uso para el tratamiento del SDRC son escasos y antiguos; si a esto añadimos la aparición frecuente de efectos secundarios a largo plazo e incluso empeoramiento del cuadro, no parecen tener una indicación muy clara. A pesar de esto, la Guía británica (UK guidelines) recomienda el uso precoz de analgésicos que incluyan a la codeína, dihidrocodeína y tramadol en casos de SDRC que requieran cirugía para reducir el dolor relacionado con el trauma y facilitar la rehabilitación precoz. La metadona, así como el tramadol, podrían ser fármacos a utilizar en caso de recurrir al uso de opioides para el manejo de estos pacientes, siempre con titulación adecuada y vigilancia estrecha, así como con un plan de preparación para des escalar y retirar en caso de no eficacia.
- Un fármaco que ha cobrado mucho interés en estos últimos años en cuadros de dolor crónico es la naltrexona a dosis bajas. No se conoce exactamente su mecanismo de acción: se cree que modula el sistema inmune, reduce la inflamación y estimula la producción de endorfinas endógenas, pero se considera que tiene unas propiedades únicas que específicamente ayudarían en la fisiopatología del SDRC.
- Si pese a toda la farmacología descrita, el dolor persiste y es intenso, siguiendo las recomendaciones de las guías de dolor neuropático se plantea el uso de otros fármacos, como la ketamina. Existe una evidencia moderada de su efectividad y, por tanto, un grado de recomendación leve en el SDRC. Este fármaco se debe administrar bajo supervisión médica en un área hospitalaria, y habitualmente se requieren de sesiones semanales inicialmente.
Tratamiento psicológico
Bajo el paraguas del término «factores psicológicos” se resguardan, principalmente, tres bloques conceptuales:
- Los aspectos emocionales de la patología (ansiedad, miedo, depresión, catastrofismo, aversión a la incertidumbre e incluso optimismo)
- Los factores cognitivos (atención y expectativas)
- El estrés.
Ante una experiencia dolorosa, el paciente puede responder de dos formas:
- Baja sensación de miedo (o la ausencia de este) que favorece la confrontación y encamina el proceso hacia la recuperación funcional sin percepción de daño.
- Tendencia al catastrofismo que alimenta una sensación de miedo al movimiento (kinesofobia) y la percepción de este como algo que predispone a agravar la lesión inicial.
En el último caso, el paciente tiende a estar hipervigilante, manteniendo actitudes y rutinas de evitación del movimiento o pautas de rehabilitación establecidas y, ante una permanente falta de uso de la extremidad afecta, se siente menos capacitado para llevar una vida plena. Esta sensación de invalidez, en última instancia, favorece la depresión y retroalimenta el bucle del dolor percibido.
Podemos agrupar en tres bloques las principales terapias psicológicas. En primer lugar, un acercamiento terapéutico basado en los aspectos cognitivos y conductuales del dolor, que puede y suele ser llevada a cabo por equipos entrenados de psicólogos/as y enfermería. En este bloque se encuentra, la llamada terapia cognitivo-conductual, pero también la terapia de aceptación y compromiso y la terapia de exposición gradual. En otro bloque hallamos la terapia brindada por psicólogos clínicos entrenados en maniobras de reducción del estrés, como las técnicas basadas en el mindfulness. Por último, el abordaje que los neuropsicólogos pueden realizar enfocados a la adaptación del prisma y enfoque de la enfermedad.
Tratamientos intervencionistas de la Unidad del Dolor para el Sudeck
Cuando la evolución de los tratamientos no es óptima o no se logran mejorar los síntomas del Síndrome de Sudeck, se pueden realizar técnicas poco invasivas con el fin de frenar la progresión del cuadro e intentar que remitan sus síntomas. El tratamiento precoz con estas técnicas es importante, puede ayudar a reducir el dolor y prevenir la sensibilización central. Algunas de las técnicas específicas de la Unidad del Dolor para tratar el Sudeck son las siguientes:
Bloqueos o radiofrecuencia de ganglios simpáticos
Se recomiendan los bloqueos sobre el sistema simpático con anestésico local y en ocasiones con corticoides en casos refractarios al tratamiento farmacológico y rehabilitador. Cuando un bloqueo simpático con anestésico local resulta eficaz se debe considerar la realización de bloqueos seriados o técnicas denervativas como la radiofrecuencia sobre el ganglio estrellado o el plexo simpático lumbar o torácico. La evidencia científica sobre su eficacia es limitada. Sin embargo, la bibliografía le otorga una eficacia analgésica en un tercio de los pacientes en los que no han funcionado el resto de medidas. El empleo de toxina botulínica para en el síndrome regional complejo también parece estar ofreciendo buenos resultados.
Bloqueos somáticos periféricos
La realización de bloqueos o la colocación de catéteres en plexos nerviosos para perfusiones mantenidas de anestésicos locales es una opción a considerar cuando en la clínica predomina la rigidez y/o la hipersensibilidad al dolor o a los estímulos que normalmente no son dolorosos; con ello se facilita la rehabilitación, promoviendo la movilidad tanto pasiva como activa, y las terapias de desensibilización.
Neuromodulación, electrodo de cordones posteriores o de nervios periféricos StimWave StimQ
El implante de electrodos medulares se inició hace más de 50 años y la evolución de los sistemas y de las diferentes programaciones ha permitido mejorar los resultados en diversas patologías.
En el caso del SDRC la mejor modalidad terapéutica en la actualidad continúa siendo la estimulación tónica, bien realizando la estimulación a nivel medular (SCS), o bien realizando la estimulación del ganglio de la raíz dorsal (DRG) la cual parece obtener mejores resultados y ser superior. También existe la posibilidad de realizar neuro modulación a nivel nervioso periférico.
El empleo de este tratamiento no solo ha demostrado su eficacia en la mejoría clínica, sino que también ha demostrado ser más costo-efectivo que los tratamientos convencionales empleados en esta patología.
El mayor problema que tiene este tipo de estimulación son las complicaciones relativas a la migración y rotura de los electrodos una vez implantados, también es posible que aparezca “tolerancia” a largo plazo o bien que el efecto beneficioso de la terapia disminuya con el tiempo.
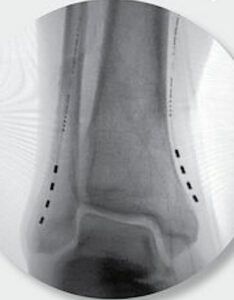
De forma más reciente, se han desarollado dispositivos implantables directamente en el nervio que origina el dolor, como el dispositivo StilQ. El stimwave StilQ es un neuroestimulador periférico implantable. Consta de un cable de 1 mm de diametro que se inserta a traves de una aguja. El transmisor es externo, se coloca encima de la piel. La ventaja de esta teconología es que no precisa de implantación en la espalda. Es compatible con la realización de resonancia magnética.
Bomba de perfusión intratecal
Se suele reservar a casos con evolución tórpida, pobre control del dolor y/o fracaso o rechazo de sistemas de neuromodulación. Ha sido menos estudiada que la neuromodulación y su uso es menos extendido que esta. Tradicionalmente se ha utilizado morfina, bupivacaina como fármacos únicos o en combinación, y clonidina, consiguiendo alivio analgésico, pero sin intervenir en la progresión de la enfermedad. Es reseñable la capacidad demostrada del baclofeno o la clonidina intratecal de promover cierto decremento del dolor y una mejoría de los síntomas distónicos asociados.
Bibliografía y guías de práctica clínica de Síndrome de Dolor Regional Complejo revisadas
Bovaira M, García C, Calvo A, Desé J, Tortosa G, Bayarri V, et all. Actualizaciones en el abordaje terapéutico en el síndrome de dolor regional complejo. Rev Soc Esp Dolor 2022; 29(1): 34-50 / DOI: 1020986/resed20223978/2022
Lee, Y.; Lee, C.J.; Choi, E.; Lee, P.B.; Lee, H.-J.; Nahm, F.S. Lumbar Sympathetic Block with Botulinum Toxin Type A and Type B for the Complex Regional Pain Syndrome. Toxins 2018, 10, 164.
Hegarty D. Abstracts from Proceedings Cork CRPS 2017: IASP Special Interest Group in Complex Regional Pain Syndrome (CRPS). Pain Rep. 2018 Jan 19;3(1):e635. doi: 10.1097/PR9.0000000000000635. PMID: 29430563; PMCID: PMC5802322.
M. Gaspar, M. Bovaira, F.J. Carrera-Hueso, M. Querol, A. Jiménez, L. Moreno, Efectividad de un protocolo de tratamiento tópico con dimetilsulfóxido al 50% en el síndrome de dolor regional complejo tipo 1, Farmacia Hospitalaria, Volume 36, Issue 5, 2012, Pages 385-391, ISSN 1130-6343.
Opinión de experto sobre sobre Atrofia de Sudeck
En el tratamiento de la atrofia de Sudeck se requieren varias medidas diferentes de forma simultánea por lo que la coordinación entre especialistas es vital para el éxito.
Para prevenir la aparición de Sudeck debe promoverse la reducción, movilización y fisioterapia precoz en caso de fractura, e iniciar un tratamiento farmacológico de forma precoz si se sospecha esta enfermedad.
La rehabilitación, la farmacoterapia y el tratamiento psicológico son los pilares del tratamiento, pero si la evolución del paciente no es favorable, se debe informar al paciente de que existen técnicas intervencionistas específicas que se realizan en la Unidad del Dolor.
Si quieres acceder a estos tratamientos avanzados, puedes pedir cita la Unidad el Dolor en Málaga, o acceder al servicio de Telemedicina para que recibir una valoración temprana, que te ayude a seleccionar el tratamiento que necesitas.