La osteocondritis es una enfermedad inflamatoria que afecta al cartílago y al hueso que lo sostiene, causando dolor, inflamación y disminución del rango de movimiento en la articulación afectada. Puede ocurrir después de una lesión o periodos de actividad física intensa. El diagnóstico implica la observación de los síntomas y pruebas de imagen, y se pueden aplicar tratamientos no quirúrgicos o cirugía en casos graves. La prevención incluye educación y ejercicios adecuados. La atención médica especializada y los avances en investigación están disponibles.
¿Qué es la osteocondritis?
Contenidos
ToggleLa osteocondritis, también llamada osteocondritis disecante, es una enfermedad inflamatoria que afecta al cartílago y al hueso subcondral. Causa dolor en la articulación afectada y limita el rango de movimiento. La osteocondritis es causada por la falta de flujo sanguíneo del hueso subcondral (el hueso que está debajo del cartílago de la articulación), lo que causa la muerte del cartílago articular e inflamación. Los síntomas incluyen dolor, inflamación, chasquido o bloqueo articular, debilidad articular y amplitud de movimiento reducida.
Puede presentarse en diferentes partes del cuerpo, incluyendo la rodilla, el tobillo, el hombro, y la columna vertebral, las costillas, conocida por el nombre de osteocondritis costal, o el esternón, llamada osteocondritis esternocostal.
La osteocondritis es causada por la falta de flujo sanguíneo en el hueso debajo del cartílago de la articulación, lo que causa la muerte del hueso. Los síntomas incluyen dolor, inflamación, chasquido o bloqueo articular, debilidad articular y amplitud de movimiento reducida.
Existen diferentes tipos de osteocondritis, como la osteocondritis disecante del astrágalo, de la rodilla y en otros lugares del cuerpo. Los factores de riesgo incluyen traumatismos físicos repetidos, sobreesfuerzos articulares, rápido crecimiento y deficiencias nutricionales, entre otros.
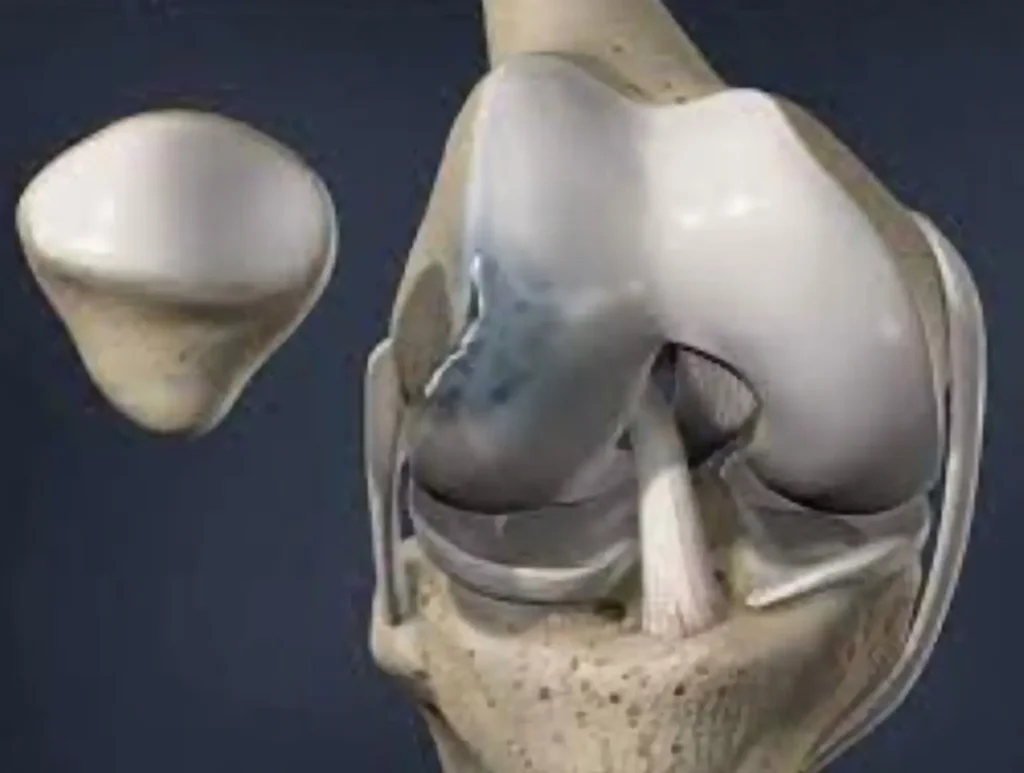
El diagnóstico se realiza a través de la exploración física y observación de los síntomas, así como la realización de pruebas de imagen como la resonancia magnética en Málaga. Los tratamientos incluyen terapias no quirúrgicas, como fisioterapia, así como procedimientos quirúrgicos, como el anclaje o la extirpación del fragmento suelto.
Existe un gran avance en los tratamientos con medicina regenerativa en el abordaje de esta patología. Por lo tanto, aunque es grave la osteocondrosis en adultos, es posible aplicar un tratamiento y aliviar el dolor.
Tipos de osteocondritis
La osteocondritis puede afectar diferentes partes del cuerpo y se puede clasificar en diferentes subtipos según su localización. A continuación, se detallan los principales tipos de osteocondritis.
tratamiento del dolor
Descubre los nuevos tratamientos para prevenir y eliminar el dolor
Osteocondritis disecante del astrágalo
La osteocondritis disecante del astrágalo es una afección que afecta a los huesos del tobillo. En esta patología, el hueso debajo del cartílago del astrágalo se muere debido a la falta de flujo sanguíneo, lo que provoca dolor e impedimentos en el movimiento de la articulación. Los síntomas incluyen dolor en el tobillo, inflamación, debilidad articular y amplitud de movimiento reducida. En algunos casos de osteocondritis en el tobillo, se puede requerir cirugía para fijar o extirpar el fragmento suelto.
Osteocondritis disecante de la rodilla
La osteocondritis disecante de la rodilla es más común en adolescentes y jóvenes que practican deportes de alto impacto y se produce por la falta de flujo sanguíneo en la rodilla. Los síntomas de la lesión osteocondral en la rodilla incluyen dolor, inflamación, chasquido o bloqueo articular, debilidad articular y amplitud de movimiento reducida. El tratamiento de la osteocondritis en la rodilla puede incluir fisioterapia, medicamentos para el dolor y la inflamación, terapias bioregenerativas y cirugía que pueden incluir la eliminación del fragmento lesionado o la fijación si es necesario. El tiempo de recuperación de la lesión osteocondral de rodilla es entre dos y cuatro meses.
Osteocondritis disecante en otros lugares del cuerpo
La osteocondritis disecante también puede ocurrir en otras articulaciones del cuerpo como el codo, la cadera y el hombro. Los síntomas incluyen dolor, inflamación, debilidad articular y limitación del movimiento. El tratamiento puede incluir fisioterapia, medicamentos para el dolor y la inflamación, terapias bioregenerativas y, en casos graves, cirugía.
Causas y factores de riesgo de la osteocondritis
La osteocondritis puede tener varias causas y factores de riesgo que pueden aumentar la probabilidad de desarrollar esta enfermedad. En esta sección se describen algunas de las causas y factores de riesgo más comunes.
Traumatismos físicos repetitivos y de alto impacto
-
- Lesiones deportivas: los jóvenes que practican deportes de alto impacto como el fútbol, el baloncesto, el hockey y el patinaje artístico tienen más probabilidades de desarrollar osteocondritis debido a los traumatismos físicos repetitivos y al estrés en las articulaciones.
-
- Actividades laborales: ciertos trabajos que implican movimientos repetitivos y de alto impacto, como levantar objetos pesados o trabajar de rodillas, también pueden aumentar el riesgo de osteocondritis.
Sobreesfuerzos articulares
-
- Actividades deportivas intensas sin un adecuado tiempo de recuperación: la falta de tiempo de recuperación después de entrenamientos intensos y competiciones puede aumentar el riesgo de sobreesfuerzos articulares y, en consecuencia, el riesgo de osteocondritis.
-
- Movimientos repetitivos: ciertos movimientos repetitivos en la articulación, como flexión y extensión continuas, pueden aumentar el riesgo de osteocondritis.
Rápido crecimiento y deficiencias nutricionales
-
- Rápido crecimiento: los niños y adolescentes en crecimiento pueden tener mayor riesgo de desarrollar osteocondritis debido a que el hueso crece más rápido que el tejido conectivo, lo que puede provocar tensiones en la articulación.
-
- Deficiencias nutricionales: una mala alimentación, especialmente si no se incluyen suficientes vitaminas y minerales, puede afectar el desarrollo y el mantenimiento del hueso y el cartílago, aumentando el riesgo de osteocondritis.
Necrosis avascular
-
- La necrosis avascular, también conocida como osteonecrosis, es una condición en la cual se produce la muerte del tejido óseo debido a una interrupción en el suministro de sangre a la zona afectada. Las causas de la necrosis avascular pueden variar, pero algunas de las más comunes incluyen traumatismos, enfermedades genéticas o autoinmunes, consumo alcohol, o uso prolongado de esteroides.
Síntomas de la osteocondritis
La osteocondritis puede presentarse en diferentes partes del cuerpo y sus síntomas varían según el lugar afectado. No obstante, los síntomas más comunes son:
Dolor en la articulación afectada
El dolor es uno de los primeros síntomas de la osteocondritis. Este dolor puede ser leve o intenso, y puede aumentar con la actividad física o con los movimientos de la articulación afectada. En algunos casos, el dolor puede ser constante y agudo, lo que puede afectar negativamente el desarrollo de las actividades diarias.
Inflamación y limitación del rango de movimiento
La presencia de inflamación en la articulación afectada es otro de los síntomas más comunes. Aunque no siempre se produce, la inflamación suele ir acompañada de dolor y rigidez. Asimismo, la osteocondritis puede limitar el rango de movimiento de la articulación afectada, lo que puede manifestarse a través de dolores o pinchazos.
Chasquido o bloqueo articular
Otro síntoma que puede manifestarse en la osteocondritis es el chasquido o bloqueo articular. Estos síntomas se producen porque el cartílago dañado no permite un movimiento suave y regular de la articulación afectada. En algunos casos, el bloqueo articular puede requerir de la intervención médica para solucionarse.
Diagnóstico y pruebas de la osteocondritis
Para diagnosticar la osteocondritis, el médico debe llevar a cabo una exploración física y observar los síntomas que presenta el paciente. La exploración física incluye una serie de maniobras con las que el médico puede evaluar la amplitud de movimiento, la estabilidad y la fuerza muscular de la articulación afectada.
Además de la exploración física, se pueden realizar otras pruebas de imagen para confirmar el diagnóstico de osteocondritis. La más sensible y específica es la resonancia magnética nuclear en Málaga (RMN).
Exploración física y observación de síntomas
En la exploración física, el médico puede detectar algunos de los siguientes síntomas:
-
- Dolor en la articulación afectada.
-
- Inflamación y limitación del rango de movimiento.
-
- Chasquido o bloqueo articular.
La exploración física también permite evaluar la estabilidad de la articulación, la fuerza muscular y la amplitud de movimiento. El médico puede utilizar maniobras específicas para detectar la osteocondritis disecante en la articulación afectada.
Resonancia magnética nuclear y otras pruebas de imagen
Para confirmar el diagnóstico de osteocondritis, se pueden realizar pruebas de imagen como la resonancia magnética nuclear (RMN), la tomografía computarizada (TC) y los rayos X. La RMN es la prueba de imagen más precisa para diagnosticar la osteocondritis disecante y detectar la rotura del hueso subcondral.
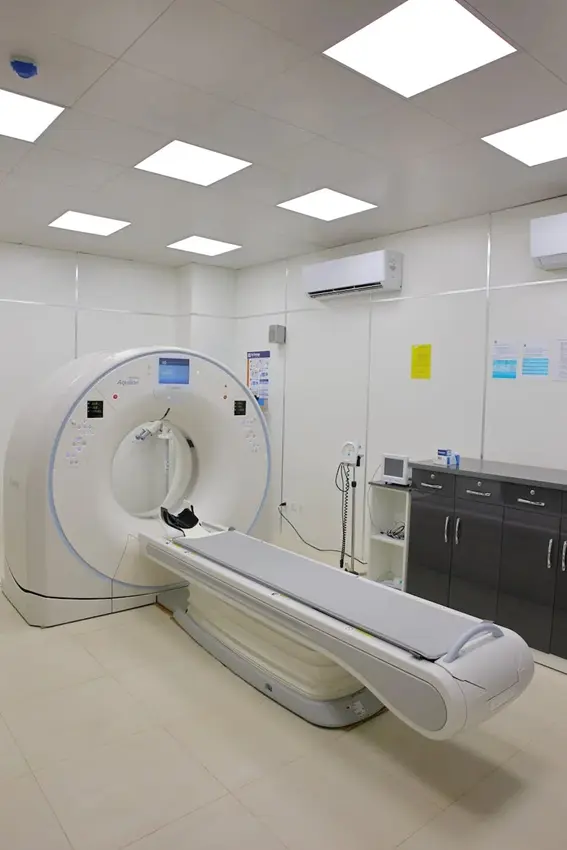
Existen otras pruebas diagnósticas que pueden ser de utilidad para el diagnóstico de la osteocondritis, como la tomografía computarizada y la radiografía. La tomografía computarizada es una técnica que utiliza rayos X para generar una imagen tridimensional de la articulación, lo que puede ayudar a detectar la presencia de fragmentos óseos sueltos o daños en el hueso subcondral. Los rayos X, aunque menos precisos, también pueden ser útiles para detectar ciertos cambios en el hueso que pueden ser indicativos de osteocondritis.
pregunta al experto
Médico especialista en anestesia, experto en dolor de columna, lumbalgia, cervicales,
artrosis, estenosis de canal, fibromialgia, hernia discal y ciática
Tratamiento de la osteocondritis
Existen diferentes opciones de tratamiento para la osteocondritis, que pueden variar según la gravedad y ubicación de la lesión. A continuación, se detallan las terapias no quirúrgicas y quirúrgicas más habituales.
Tratamiento no quirúrgico: fisioterapia, medicamentos, terapias bioregenerativas
En casos leves o moderados, se puede tratar la osteocondritis mediante:
- Fisioterapia: incluye ejercicios adecuados y fortalecimiento de la musculatura para reducir la carga articular y mejorar la movilidad.
- Medicamentos: se pueden emplear fármacos para aliviar el dolor y la inflamación de las articulaciones, como analgésicos y antiinflamatorios no esteroideos (AINE).
Terapias bioregenerativas
- Procedimientos médicos que promueven la curación natural de los tejidos, como la infiltración de plasma rico en plaquetas (PRP) o células madre en la articulación afectada.
Tratamiento quirúrgico: anclaje o extirpación de fragmento suelto
A veces aparecen quistes condrales estables, fisuras o fragmentos inestables dentro de la articulación. En estos casos se debe valorar la cirugía como opción:
- Anclaje: se utiliza para fijar el fragmento suelto de hueso a la zona de referencia.
- Extirpación de fragmento suelto: se realiza una incisión en la zona afectada, para extirpar el fragmento y dejar la zona sana.
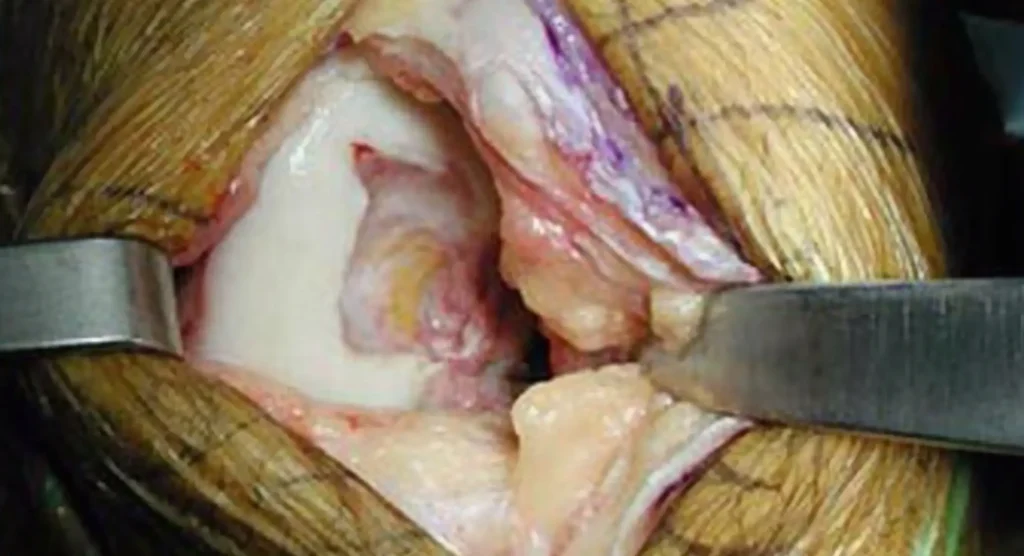
El tratamiento se selecciona de acuerdo con la localización y el alcance del daño, la edad del paciente y otros factores individuales. En cualquier caso, es importante seguir un buen plan de rehabilitación postoperatorio para mejorar la articulación y recuperar la movilidad.
Prevención de la osteocondritis
La prevención de la osteocondritis es fundamental para evitar esta enfermedad articular dolorosa. A continuación, se presentan algunas formas en que puedes reducir el riesgo de desarrollar osteocondritis.
Ejercicios adecuados y vida saludable
Para reducir el riesgo de desarrollar osteocondritis, es importante realizar ejercicios adecuados, como estiramientos y ejercicios de fortalecimiento muscular, que ayuden a mantener las articulaciones flexibles y fuertes. También se recomienda llevar una vida saludable, incluyendo una dieta equilibrada y un sueño adecuado, y evitar el alcohol y el tabaco, para ayudar a prevenir el desarrollo de la osteocondritis.
Limitar uso de corticoides
Los corticoides, como la prednisona oral o las inyecciones de esteroides, se utilizan comúnmente para tratar una gran variedad de afecciones como las osteocondritis inflamatorias y autoinmunes. Sin embargo, su uso prolongado o en dosis altas puede tener efectos secundarios perjudiciales, incluido el debilitamiento del cartílago y el aumento del riesgo de osteoartritis.
La medicina regenerativa se enfoca en estimular y promover la capacidad natural del cuerpo para sanar y regenerar tejidos dañados. Estos tratamientos ofrecen alternativas libres de corticoides y pueden ser beneficiosos para prevenir el daño articular, ya que promueven la curación y evitan los efectos secundarios asociados con el uso de corticoides.
Osteocondritis disecante en niños y adolescentes
La osteocondritis disecante es una enfermedad articular que se presenta con mayor frecuencia en niños y adolescentes en fase de crecimiento después de una lesión o meses de actividad física. Aunque puede ocurrir en diferentes partes del cuerpo, es más común en la rodilla y el tobillo.
Frecuencia en niños y adolescentes
La osteocondritis disecante tiene una mayor incidencia en los niños y adolescentes que practican deportes organizados o realizan actividades físicas de alta intensidad y alta repetición. En los niños, esta enfermedad se presenta con más frecuencia en niños entre 4 y 14 años.
Causas y factores de riesgo en jóvenes deportistas
La osteocondritis disecante se produce cuando el hueso debajo del cartílago de una articulación se muere por falta de flujo sanguíneo. Los jóvenes deportistas que están en una etapa de rápido crecimiento son especialmente vulnerables a esta enfermedad. Los factores de riesgo incluyen traumatismos físicos, repetitivos y de alto impacto, sobreesfuerzos articulares y deficiencias nutricionales.
Pronostico en jóvenes deportistas
Debido a que los huesos de los adolescentes aún están en crecimiento, existe una mayor probabilidad de recuperación en comparación con la osteocondrosis en adultos. Sin embargo, es esencial un diagnóstico temprano y un manejo adecuado para optimizar los resultados de recuperación.
Investigación y avances en la osteocondritis
La osteocondritis es una enfermedad compleja que aún no tiene cura, pero cada vez se están realizando más investigaciones para descubrir nuevos tratamientos y terapias que ayuden a los pacientes a aliviar los síntomas y mejorar su calidad de vida. A continuación, se describen algunos de los avances más destacados en cirugía ortopédica y terapias biológicas.
Avances en cirugía ortopédica
En los últimos años, se han desarrollado nuevas técnicas quirúrgicas para tratar la osteocondritis, especialmente en lo que se refiere a la reparación del cartílago lesionado. Uno de los procedimientos más prometedores es el trasplante autólogo de condrocitos, en el que se extrae una muestra de células cartilaginosas del propio paciente y se cultivan en un laboratorio para después ser trasplantadas en la zona afectada mediante una pequeña cirugía. Otras técnicas incluyen la microfractura, en la que se realiza una perforación en la zona del hueso subyacente para estimular la formación de nuevo cartílago, y la osteotomía, una operación que consiste en cortar y reorientar el hueso para reducir la carga en la parte afectada.
Plasma rico en plaquetas y otras terapias en investigación
Además de la cirugía, también se están investigando nuevas terapias biológicas para tratar la osteocondritis. Una de las más prometedoras es el plasma rico en plaquetas (PRP), una técnica que consiste en extraer una pequeña cantidad de sangre del paciente, separar las plaquetas y volver a inyectarlas en la zona afectada. Las plaquetas liberan factores de crecimiento que estimulan la cicatrización y la regeneración de los tejidos dañados. Otras terapias en investigación incluyen el uso de aloinjerto de condrocitos, aspirado de células pluripotenciales, o células madre autólogas expandidas.
Terapias regenerativas para osteocondritis en Málaga
La osteocondritis es una enfermedad compleja, pero cada vez se están realizando más investigaciones para descubrir nuevos tratamientos y terapias que ayuden a los pacientes a aliviar los síntomas y mejorar su calidad de vida. A continuación, se describen algunos de los avances más destacados en terapias biológicas.
Plasma rico en plaquetas
Una de las opciones más usadas en el tratamiento de la osteocondritis es el plasma rico en plaquetas (PRP). El PRP se obtiene a partir de una pequeña muestra de sangre del paciente, que luego se procesa para concentrar las plaquetas y los factores de crecimiento presentes en la sangre. Este concentrado de plaquetas, rico en sustancias bioactivas, se inyecta en la zona afectada, lo que estimula la reparación y regeneración del cartílago dañado.
En el caso de la osteocondritis, el PRP puede ayudar a reducir el dolor, la inflamación y mejorar la función articular. Los factores de crecimiento presentes en el PRP promueven la formación de nuevo tejido cartilaginoso, mejorando así la salud y la funcionalidad de las articulaciones afectadas.
Tratamiento de la osteocondritis con células de médula ósea utilizando Marrow Cellution™
El sistema Marrow Cellution™ es una tecnología innovadora que permite maximizar la recuperación de células madre y progenitoras durante la aspiración de médula ósea, abriendo nuevas posibilidades en el campo de la regeneración articular.
Este sistema permite obtener altos recuentos de unidades formadoras de colonias de fibroblastos (CFU-f) por mililitro de aspirado, lo que resulta en un mayor rendimiento celular. Además, su diseño único elimina la necesidad de manipulaciones adicionales como la centrifugación, anticoagulación y expansión celular, ahorrando tiempo y esfuerzo para los profesionales médicos.

El aspirado de médula ósea con Marrow Cellution™ es una técnica mínimamente invasiva. Mediante una sola punción, pueden realizarse múltiples aspiraciones, permitiendo recolectar células de alta calidad con un bajo volumen de aspirado. Asimismo, este sistema cumple con los requisitos regulatorios de la unión europea; garantizando la seguridad y calidad del procedimiento.
Autoinjerto de cartílago micronizado Regenera Activa
Regenera Activa es un revolucionario tratamiento para la osteocondritis que utiliza la técnica AMT (Autologous Micrografting Technology) para regenerar el cartílago articular. El kit permite extraer tejido autólogo de la aurícula de la oreja y desagregarlo mecánicamente hasta alcanzar un tamaño de aproximadamente 80 micras. Este tejido micronizado contiene células apropiadas y pericondrio y se infiltraba en la articulación afectada con una aguja.
Regenera Activa ofrece esperanza a pacientes con osteocondritis al brindar una solución regenerativa y retardar el proceso degenerativo del cartílago. La técnica puede emplearse en diferentes articulaciones como rodilla, hombro, cadera y tobillo, e incluso se está explorando su aplicación en la columna vertebral. Los resultados obtenidos hasta el momento son prometedores, ya que ha demostrado eficacia en la reducción del dolor y la mejora de la funcionalidad de las articulaciones tratadas por un largo periodo de tiempo.
Tratamiento de la osteocondritis con células de médula ósea utilizando Marrow Cellution™
El sistema Marrow Cellution™ es una tecnología innovadora que permite maximizar la recuperación de células madre y progenitoras durante la aspiración de médula ósea, abriendo nuevas posibilidades en el campo de la regeneración articular.
Este sistema permite obtener altos recuentos de unidades formadoras de colonias de fibroblastos (CFU-f) por mililitro de aspirado, lo que resulta en un mayor rendimiento celular. Además, su diseño único elimina la necesidad de manipulaciones adicionales como la centrifugación, anticoagulación y expansión celular, ahorrando tiempo y esfuerzo para los profesionales médicos.
El aspirado de médula ósea con Marrow Cellution™ es una técnica mínimamente invasiva. Mediante una sola punción, pueden realizarse múltiples aspiraciones, permitiendo recolectar células de alta calidad con un bajo volumen de aspirado. Asimismo, este sistema cumple con los requisitos regulatorios de la unión europea; garantizando la seguridad y calidad del procedimiento.